
پاشنه پا به دلیل موقعیت آناتومیکی آن و هم چنین اینکه عضله یا فاسیا و بافت زیر جلدی کمی دارد، در برابر آسیب فشاری و ایجاد زخم فشاری بسیار آسیب پذیر است. زخم های فشاری پاشنه اغلب شدید هستند و درمان آن چالش برانگیز است. زخمهای فشاری پاشنه پا در اثر عواملی مانند فشار، برش و اصطکاک ایجاد میشوند و بهبودی آن به عواملی مانند وضعیت پوست بیمار، پرفیوژن بافتی وجود زخم های قبلی و ... بستگی دارد. همچنین این خطر در بیماران دیابتی نیز افزایش می یابد. هر آنچه درباره زخم بستر پاشنه پا باید بدانید اینجاست؛ پس با ما همراه باشید...
زخم بستر - که به آنها زخم فشاری و زخم پوستی نیز می گویند – صدماتی ناشی از فشار طولانی مدت به روی پوست است که موجب آسیب به پوست و بافت های زیرین آن می شود. زخم بستر اغلب روی پوستی ایجاد می شود که نواحی استخوانی بدن مانند پاشنه پا، مچ پا، باسن و دنبالچه را می پوشاند. پس از استخوان خاجی، پاشنه پا و کف پا اغلب به عنوان دومین محل شایع برای ایجاد زخم های فشاری گزارش می شود. زخم فشاری پاشنه می تواند باعث درد، کاهش تحرک و در موارد شدید منجر به قطع عضو شود.
قسمت کف پا پاشنه دارای یک درم ضخیم و یک پد چربی بزرگ، محکم اما الاستیک است که برای جذب نیروهای وارده از استخوان پاشنه در حین حرکت و زمانی که فرد به صورت ایستاده ایستاده طراحی شده است. پشت پاشنه دارای حداقل بالشتک ممکن است؛ پاشنه پا بدون عضله و شامل تنها یک لایه نازک از بافت زیر جلدی بین پوست و استخوان به اندازه تقریبی 3.8 میلی متر است.
این بافت زیر جلدی به فاسیای عمیق زیرین و فیبرهای تاندون آشیل متصل است. آشیل قویترین و بزرگترین تاندون بدن است، اما منبع عروقی پایینتر از حد مطلوب و تنشهای زیاد آن، آن را مستعد آسیبهایی از جمله زخمهای فشاری میکند.
زخم بستر می تواند در نتیجه فشار هایی به مدت چند ساعت الی چند روز ایجاد شود برای مثال برای افرادی که از ویلچر استفاده می کنند، زخم بستر در نقاطی مانند دنبالچه یا باسن، تیغه های شانه و ستون فقرات، پشت بازو ها و پا ها درست در جایی که روی صندلی قرار می گیرد؛ دیده می شود.
تغییرات غیرمعمول در رنگ یا بافت پوست
تورم
تخلیه مایعی چرک مانند
سرد تر یا گرم تر شدن قسمتی از پوست نسبت به سایر نواحی
در صورت بروز علائمی که مطرح کننده عفونت است؛ مانند تب، ترشح بد بو از زخم، تغییر رنگ پوست، گرما یا تورم در اطراف زخم سریع تر به مراکز بهداشتی درمانی مراجعه کنید.
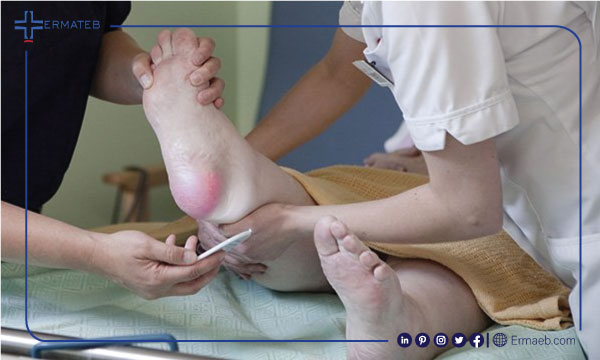
زخم بستر در نتیجه ی محدود شدن جریان خون به پوست ایجاد می شود؛ حرکت محدود می تواند پوست را در برابر آسیب، آسیب پذیر کند و منجر به ایجاد زخم بستر شود. در ابتدا به بررسی سه عامل موثر در ایجاد زخم بستر به صورت کلی می پردازیم و در ادامه به صورت ویژه علت زخم فشاری پاشنه پا را بررسی می کنیم. سه عامل اصلی در ایجاد زخم بستر عبارتند از:
فشار مداوم بر هر قسمت از بدن شما می تواند جریان خون به بافت ها را کاهش دهد. جریان خون برای رساندن اکسیژن و سایر مواد مغذی به بافت ها ضروری است. بدون این مواد مغذی ضروری، پوست و بافت های مجاور آسیب دیده و ممکن است در نهایت بمیرند.
برای افراد با تحرک محدود، این نوع فشار معمولاً در مناطقی تاثیر گذار است که به خوبی با ماهیچه یا چربی پر نشده و روی استخوان قرار دارند، مانند ستون فقرات، استخوان دنبالچه، تیغههای شانه، باسن، پاشنهها و آرنجها.
اصطکاک زمانی رخ می دهد که پوست روی لباس یا ملافه ساییده شود. این اتفاق می تواند پوست شکننده را در برابر آسیب، آسیب پذیرتر کند، به خصوص اگر پوست مرطوب نیز باشد.
برش زمانی اتفاق می افتد که دو سطح در جهت مخالف حرکت کنند. به عنوان مثال، در طی حرکت هایی ممکن است دنبالچه به سمت پایین حرکت کند در حالی که پوست روی این ناحیه سر جای خود ثابت مانده است و اساسا در حال کشیده شدن به سمت مخالف است.
عوامل مستقیم در ایجاد زخم فشار پاشنه شامل مدت زمان و میزان فشار وارده به پاشنه پا است. توانایی بافتهای نرم برای تحمل اثرات فشار تحت تأثیر عوامل درونی (آنهایی که از داخل بدن منشا میگیرند) مانند سوءتغذیه، دیابت و شرایطی که بر گردش خون تأثیر میگذارند، و تحت تأثیر عوامل بیرونی (آنهایی که از خارج از بدن منشا میگیرند) مانند برش، اصطکاک و رطوبت است.
بیمارانی که مدت زمان قابل توجهی را در وضعیت خوابیده به پشت می گذرانند، ممکن است متوجه شوند که پاهایشان تمایل به چرخش بیرونی دارد. این چرخش باعث می شود فشار از قسمت خارجی (خارجی) پاشنه پا به استخوان پاشنه منتقل شود یعنی جایی که پد چربی نازک و شکل نامنظم است.
اگر در حرکت کردن مشکل دارید و نمیتوانید به راحتی موقعیت خود را هنگام نشستن یا در رختخواب تغییر دهید، خطر ابتلا به زخم بستر بیشتر است. عوامل خطر عبارتند از:
بی تحرکی ممکن است دلایل مختلفی مانند آسیب های نخاعی یا برخوردار بودن از سلامتی ضعیف باشد. با قرار گرفتن طولانی مدت در معرض ادرار و مدفوع، پوست آسیب پذیرتر می شود.
آسیب های نخاعی، اختلالات عصبی و سایر شرایط می تواند منجر به از دست دادن حس شود. ناتوانی در احساس درد یا ناراحتی می تواند منجر به عدم آگاهی از علائم هشدار دهنده و نیاز به تغییر موقعیت شود.
همه افراد در رژیم غذایی روزانه خود به مایعات، کالری، پروتئین، ویتامین ها و مواد معدنی کافی برای حفظ سلامت پوست و جلوگیری از تجزیه بافت ها نیاز دارند. اگر فکر می کنید که به تنظیم رژیم غذایی مناسب خود نیاز دارید یا می خواهید درباره انواع رژیم غذایی بیشتر بدانید به بخش رژیم درمانی و اصلاح مزاج مراجعه کنید.
بروز مشکلاتی در زمینه سلامتی که می تواند بر جریان خون تأثیر بگذارد، مانند دیابت و بیماری های عروقی، می تواند خطر آسیب بافتی مانند زخم بستر را افزایش دهد.
عوارض زخم های فشاری که برخی از آنها تهدید کننده زندگی هستند عبارتند از:
سلولیت عفونت پوست و بافت های نرم متصل به آن است که می تواند باعث گرما، التهاب و تورم ناحیه آسیب دیده شود. افراد مبتلا به آسیب عصبی اغلب دردی را در ناحیه تحت تاثیر سلولیت احساس نمی کنند.
عفونت ناشی از زخم فشاری می تواند به مفاصل و استخوان ها نفوذ کند. عفونت مفاصل (آرتریت سپتیک) می تواند به غضروف و بافت آسیب برساند و عفونت استخوان (استئومیلیت) می تواند عملکرد مفاصل و اندام ها را کاهش دهد.
زخمهای طولانیمدت و غیرقابل التیام میتوانند به نوعی کارسینوم سلول سنگفرشی تبدیل شوند. یک مثال خوب از این زخم ها، زخم های مارجولین است؛ زخم مارجولین یک نوع نادر و تهاجمی سرطان پوست است که می تواند از زخم های سوختگی یا سایر زخم های ضعیف ایجاد شود. این نام به افتخار جراح فرانسوی قرن نوزدهمی، ژان نیکلاس مارجولین، که اولین بار این تغییرات خاص و سرطانی در بافت اسکار را توصیف کرد، نام گذاری شده است.
در مراحل اولیه، زخم مارجولین به صورت زخم صاف و سخت در محل اسکار یا سوختگی ظاهر میشود که معمولاً به مدت 3 ماه یا بیشتر از بهبودی خودداری میکند. آنها گاهی اوقات می توانند به عنوان یک تاول کوچک روی یک اسکار قدیمی خود را نشان دهند.
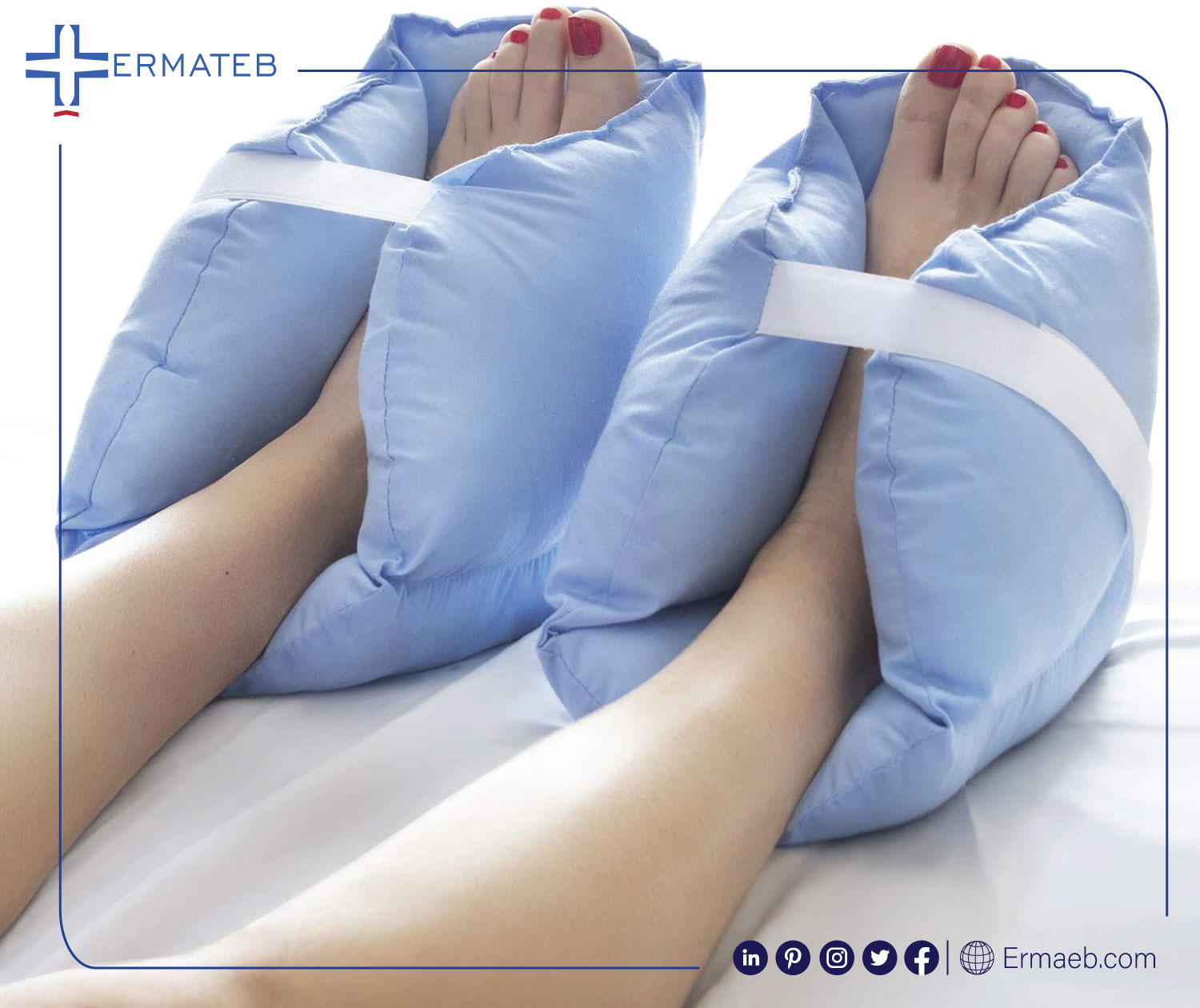
شما می توانید با تغییر موقعیت مکرر خود برای جلوگیری از وارد شدن استرس بر روی پوست، از ایجاد زخم بستر جلوگیری کنید. سایر راهکارها شامل مراقبت خوب از پوست، حفظ تغذیه مناسب و مصرف مایعات، ترک سیگار، مدیریت استرس و ورزش روزانه است. توصیه های زیر را در رابطه با تغییر موقعیت در تخت یا صندلی در نظر بگیرید:
وزن خود را مرتبا تغییر دهید و تمامی فشار را بر روی یک ناحیه به مدت طولانی متمرکز نکنید؛ برای تغییر موقعیت می توانید از افراد دیگر درخواست کمک کنید.
در صورت امکان خود را بلند کنید؛ اگر بالا تنه شما از قدرت خوبی برخوردار است با وارد کردن فشار بر روی ویلچر از طریق بازوهایتان می توانید موقعیت خود را تغییر دهید. برخی ویلچر ها این قابلیت را دارند که آن ها را کج کنید و با همین روش فشار را از روی نقاطی که مدتی تحت فشار بودند کم کنید.
برای کاهش فشار بر روی یک ناحیه می توانید از کوسن یا بالش های دیگر استفاده کنید. نکته قابل توجه این است که کوسن های دوناتی شکل نتیجه عکس دارند و فشار را بر روی نواحی اطراف افزایش می دهند. برای استفاده از بالش ها به منظور جلوگیری از زخم های پاشنه پا، بالشها باید در زیر ساق پا بیمار قرار داده شوند و از گشادی بیش از حد زانو جلوگیری شود و پاشنه آن بالای تشک آویزان باشد.
ارتفاع تخت خود را تنظیم کنید. اگر تخت شما قابلیت تنظیم دستی دارد توجه داشته باشید که قسمت بالایی تخت که سرتان را قرار می دهید بیشتر از 30 درجه تنظیم نکنید چرا که زاویه های بالاتر از این مقدار موجب ایجاد برش در پوست می شود.
پوست را تمیز و خشک نگه دارید. برای این کار کافیست پوست را با یک پاک کننده ملایم بشویید و خشک کنید. این روتین پاک سازی را به طور منظم انجام دهید تا پوست در معرض رطوبت، ادرار و مدفوع قرار نگیرد.
برای محافظت از پوست در برابر ادرار و مدفوع از کرم های ضد رطوبت استفاده کنید و در صورت نیاز به طور مکرر ملافه و لباس را عوض کنید.
برای جلوگیری از زخم های پاشنه پا، می توانید از دستگاه های مخصوص پاشنه پا استفاده کنید. هر وسیله مخصوص پاشنه باید جریان خون را در ناحیه پاشنه افزایش دهد، فشار را کاهش دهد و از برش آن جلوگیری کند. همچنین باید گشادی بیش از حد زانو را به حداقل برساند، زیرا می تواند ورید پوپلیتئال را فشرده کند و به ایجاد ترومبوز سیاهرگ عمقی کمک کند.
برای بهبودی مناسب، زخم ها باید عاری از بافت آسیب دیده، مرده یا عفونی باشند. برای درمان زخم بستر جزئی عموما توصیه پزشک به تغییر موقعیت های مکرر و پاک سازی پوست است. اما هنگامی که زخم بستر زیاد باشد مداخلات دیگری صورت می گیرد:
پزشک یا پرستار بافت آسیب دیده را از طریق شستن ملایم با آب یا دبریدمان جدا می کنند. همچنین برای کنترل درد بیماران می توان از داروهای ضد التهابی غیراستروئیدی - مانند ایبوپروفن و ناپروکسن سدیم (Aleve) – استفاده کرد. زخم بستر بزرگ که بهبود نمی یابد ممکن است نیاز به جراحی داشته باشد. یکی از روش های ترمیم جراحی این است که از یک پد ماهیچه، پوست یا سایر بافت ها برای پوشاندن زخم و بالشتک کردن استخوان آسیب دیده استفاده کنید.
اگر تمایل دارید درباره درمان زخم بستر، بیشتر اطلاع داشته باشید؛ کلیک کنید. زخم بستری موضوعی است که برای کادر درمان اهمیت بالایی دارد چرا که می تواند موجب مرگ فرد شود. برای اطلاع از اینکه چه کسانی در معرض مرگ بر اثر زخم بستر قرار دارند؛ کلیک کنید.

