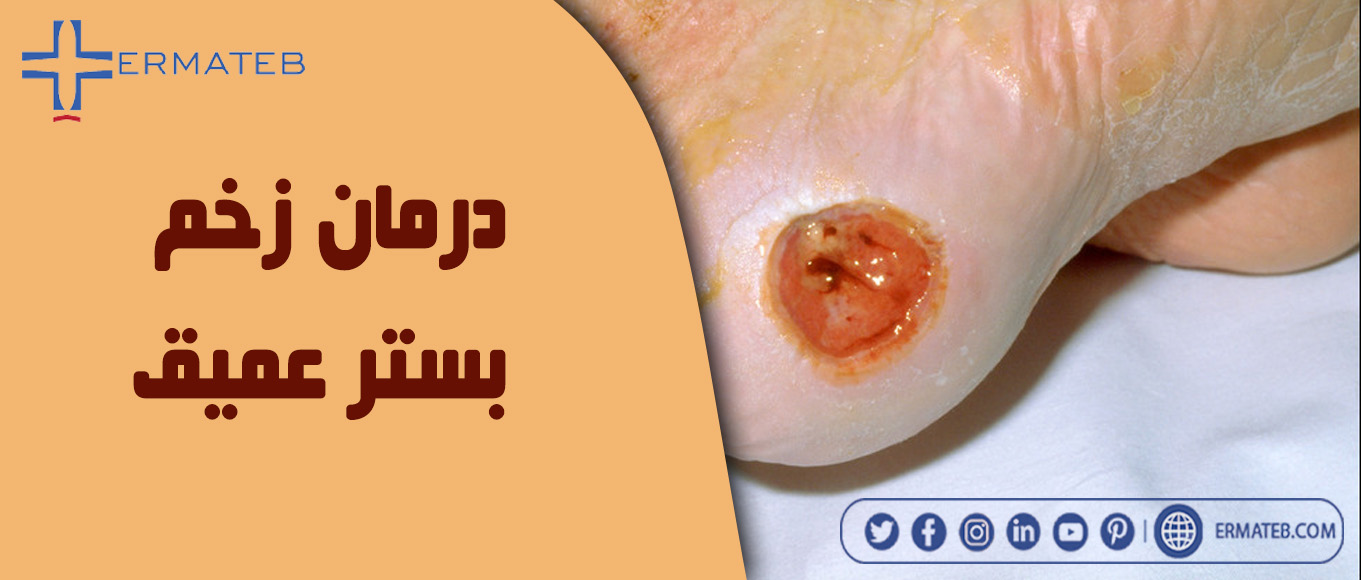
زخم بستر آسیبهایی به پوست و بافتهای زیرین آن است که عمدتاً به دلیل فشار طولانی مدت روی پوست ایجاد میشود و ممکن است برای هرکسی اتفاق بیفتند، اما معمولاً افرادی که در دائم در رختخواب هستند یا برای مدت طولانی روی صندلی یا ویلچر می نشینند، دچار زخم بستر میشوند. این شرایط میتواند رفته رفته بدتر شده تا به بدترین مرحله خود یعنی زخم بستر عمیق برسد. در این صورت درمان بسیار مشکل میشود اما در صورتیکه زود تشخیص داده شود ممکن است بهبود یابد. افرادی که بیماران مستعد ابتلا به زخم بستر عمیق درمنزل دارند؛ باید راههای مراقبت از بیمار خود را یاد بگیرند تا بتوانند از زخم بستر جلوگیری کنند. ارماطب در این مقاله علائم، تشخیص، راههای درمان زخم بستر، مراقبت و پیشگیری از آن را کامل برای شما شرح داده است.
شدیدترین نوع زخم بستر، زخم بستر مرحله 4 است که به آن زخم بستر عمیق نیز میگویند. زخم بستر که به آن زخم های فشاری، زخم های پوستی یا آسیب های فشاری نیز می گویند، در چهار مرحله توصیف می شود. مرحله بندی نیز بر اساس عمق زخم است. در این مرحله از زخم، عضله یا استخوان ممکن است در معرض خطر قرار گیرد و همچنین بیمار را در معرض خطر عفونت جدی قرار دهد.
زخم بستر مرحله 4، زمانی رخ دهد که زخم با شدت کمتر برای مدت زمان طولانی درمان نشود. اگر یک فرد نتواند جای خود را برای طولانی مدت تغییر دهد دچار زخم بسترمی شود. افرادی که مشکلات حرکتی دارند و برای مدت طولانی روی تخت، صندلی یا ویلچر هستند؛ به احتمال زیاد دچار زخم بستر میشوند. نشستن طولانی مدت می تواند خون رسانی به پوست سالم را قطع کند. این در نهایت چیزی است که باعث ایجاد زخم بستر می شود. زخم بستر به عنوان یک ناحیه قرمز و دردناک شروع می شود و در صورت عدم درمان، پوست بنفش می شود و می تواند باز شود. با عمیق شدن زخم، مرحله زخم بستر افزایش می یابد. با مراقبت مناسب، معمولاً می توان از زخم بستر مرحله 4 جلوگیری کرد.
زخم بستر شدید معمولاً یک زخم باز بسیار عمیق، بزرگ و دردناک است. در این مرحله، زخم بستر از لایههای بالایی پوست شکسته میشود، بافتهای چربی را سوراخ کرده و به عضلات و استخوان میرسد.
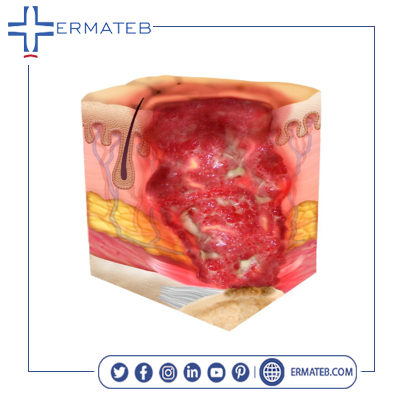
بیماران مبتلا به زخم بستر مرحله 4 معمولا علائم زیر را دارند:
اگر متوجه این علائم شدید، فوراً به پزشک مراجعه کنید.
پزشکان با نگاه کردن به زخم بستر و دیدن عمق آن می توانند آن را تشخیص دهند. اگر پزشکان بتوانند ماهیچهها یا استخوانها را ببینند و پوست مجاور، مرده یا خیلی تغییر رنگ داده باشد، ممکن است تشخیص دهند که شما دچار زخم بستر شدید شده اید. پزشکان پس از تشخیص زخم بستر شدید قادرند درمانهایی برای آن توصیه کنند.
هرکسی که زخم بستر در مراحل اولیه داشته باشد ممکن است در معرض خطر ابتلا به زخم بستر مرحله 4 یا عمیق باشد. افراد زیر بیشتر در معرض خطر زخم بستر شدید هستند:
برای جلوگیری از زخم بستر عمیق حتما به توصیههای زیر عمل کنید:
ممکن است بین سه ماه تا دو سال طول بکشد تا زخم بستر مرحله 4 به درستی بهبود یابد. در برخی موارد، اگر آسیب خیلی زیاد باشد، زخم بستر مرحله 4 ممکن است هرگز به طور کامل بهبود نیابد. زخم بسترعمیق باید به درستی مراقبت شود. بدون درمان مناسب، زخم بستر مرحله 4 می تواند عوارض مرگباری مانند سپسیس ایجاد کند. این امر حتی اگر بهبودی کوتاه مدت رخ دهد نیز صادق است. اما آیا زخم بستر باعث مرگ میشود؟ متاسفانه جواب مثبت است.
درمان و تشخیص زخم بستر در مراحل ابتدایی آن بسیار حائز اهمیت است. رسیدگی به بیمار و درمان را به تعویق نیندازید. در صورت نیاز به مشاوره میتوانید با تیم ما تماس بگیرید و با مشاوران و متخصصان ارماطب صحبت کنید.
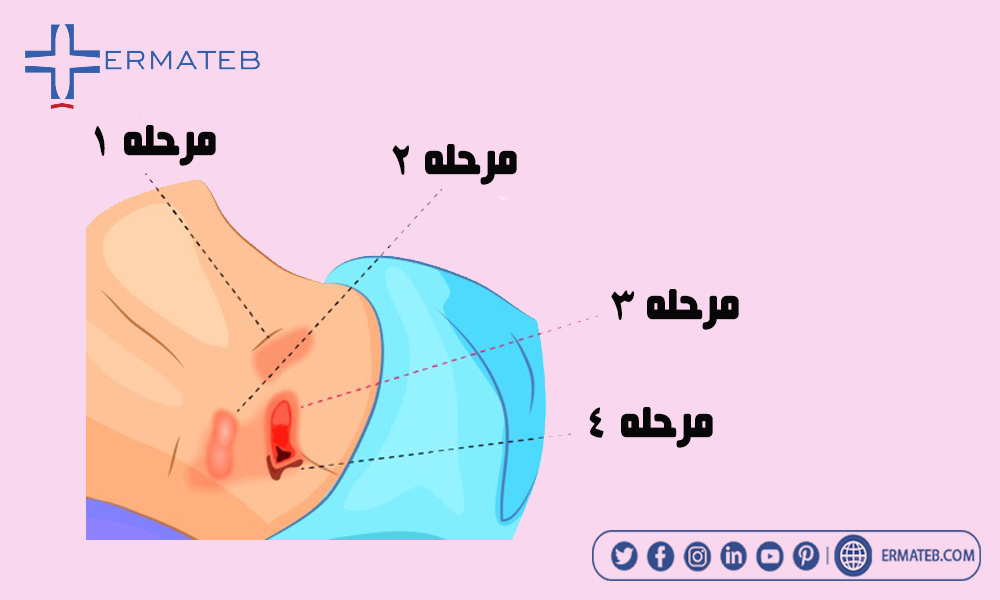
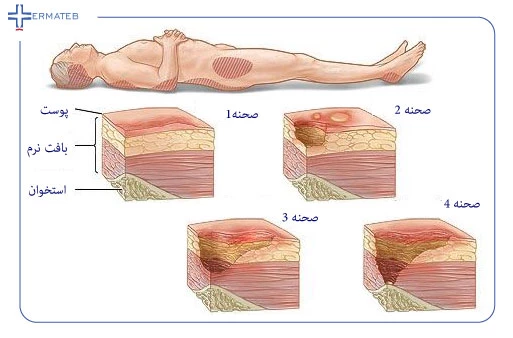
زخم بستر، نواحی موضعی نکروز بافتی هستند که معمولاً زمانی ایجاد میشوند که بافت نرم بین یک برجستگی استخوانی و یک سطح خارجی برای مدت طولانی فشرده شود. زخم های پوستی در مراحل مختلف ایجاد می شوند. این فرآیند مرحله بندی برای کمک به متخصص شما در تشخیص و درمان شما کمک میکند. این زخم ها از زخم های بسته تا باز را شامل می شوند و بر اساس عمق زخم به چهار مرحله طبقه بندی می شوند:
دو نوع زخم بستر شدیدتر که در یکی از این چهار مرحله نمی گنجد:
اگرچه زخم بستر قابل درمان است، اما میتواند باعث عوارضی مانند عفونت و نیاز به قطع عضو شود. زخم فشاری اگر به موقع و در مراحل اولیه آن تشخیص داده و درمان نشود ممکن است سالها طول بکشد تا بهبود یابند اما درمان زخم بستر درجه1 راحتتر و همراه با عوارض کمتری است. همچنین مدت زمان کمتری برای بهبود زخم بستر درجه یک نیاز است پس لازم است تا زخم بستر در مراحل اولیه درمان شود و به زخم بستر شدید تبدیل نشود. در صورت عدم درمان نیز، عفونتها میتوانند به خون، قلب و استخوانها سرایت کرده و زندگی را تهدید کنند. اگر شروع به تجربه علائم با تغییرات پوستی یا درد ناشی از بی حرکتی کردید، فوراً به دنبال مراقبت های پزشکی باشید.4
همانطور که گفته شد زخم بستر بر اساس سطح آسیب بافتی می تواند در چهار مرحله پیشرفت کند. این مراحل به پزشکان کمک می کند تا بهترین روش درمانی را برای بهبودی سریع تعیین کنند. عوامل کلیدی که در درمان زخم بستر مرحله 1 باید در نظر گرفته شوند، شناسایی علت زخم و تعیین بهترین روش برای جلوگیری از بدتر شدن آن، از جمله ارزیابی وضعیت تغذیه بیمار است. وجود زخم بستر مرحله 1 باید سیگنالی برای انجام اقدامات پیشگیرانه باشد. درمان شما به مرحله و وضعیت زخم شما بستگی دارد. جابجایی مکرر و بستر تمیز، خشک و عاری از عوامل تحریک کننده برای ارتقای بهبودی مهم است. زخم بستر اگر خیلی زود تشخیص داده شود و به درستی درمان شود، در عرض چند روز بهبود می یابد اما اگر زخم بستر شدید درمان نشود، ممکن است سالها طول بکشد تا بهبود یابد.
زخم های مرحله 1 و 2 معمولاً نیازی به جراحی ندارند، اما زخم های مرحله 3 و 4 ممکن است احتیاج به جراحی داشته باشند. زخم های مرحله 3 و 4 بیشتر به جراحی و درمان زخم با فشار منفی نیاز دارند. درمان زخم بسترهای عمیق مزمن ممکن است دشوار باشد. اولین قدم برای درمان زخم بستر مرحله 1، برداشتن فشار از ناحیه آسیب دیده است. هر گونه فشار اضافه یا بیش از حد می تواند باعث شکستن زخم از سطح پوست شود. اگر دراز کشیده اید، موقعیت خود را تنظیم کنید یا از بالش و پتو به عنوان پد اضافی استفاده کنید. همچنین تمیز و خشک نگه داشتن ناحیه آسیب دیده برای کاهش آسیب بافت مهم است. به خوبی هیدراته بمانید و غذاهای سرشار از کلسیم، پروتئین و آهن را به رژیم غذایی خود اضافه کنید. این غذاها به سلامت پوست کمک می کنند. درمان زودهنگام احتمال تجربه عوارض احتمالاً تهدید کننده زندگی از جمله عفونت را کاهش می دهد. مراحل بعدی اغلب به درمان های تهاجمی تر و زمان بهبودی طولانی تری نیاز دارند. در صورت درمان زود هنگام زخم بستر مرحله 1، زخم میتواند در حدود 3 روز بهبود یابد.
در زخم بستر مرحله 1 ناحیه آسیب دیده بدون شکستگی یا پارگی سطحی است اما در اکثر موارد دارای علائم زیر است:
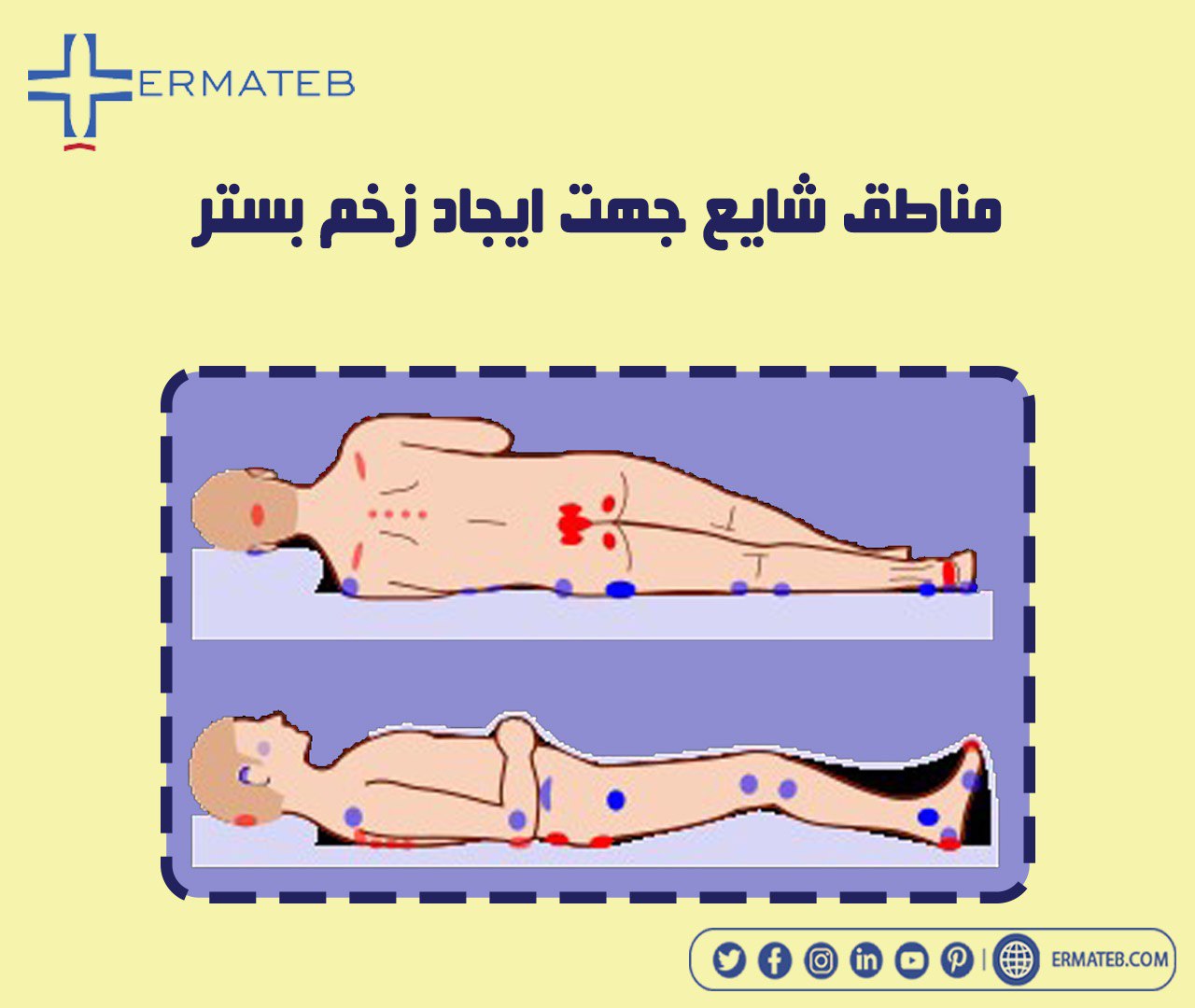
زخم بستر عمدتاً روی هر پوستی که نواحی استخوانی بدن را می پوشاند ایجاد می شود.
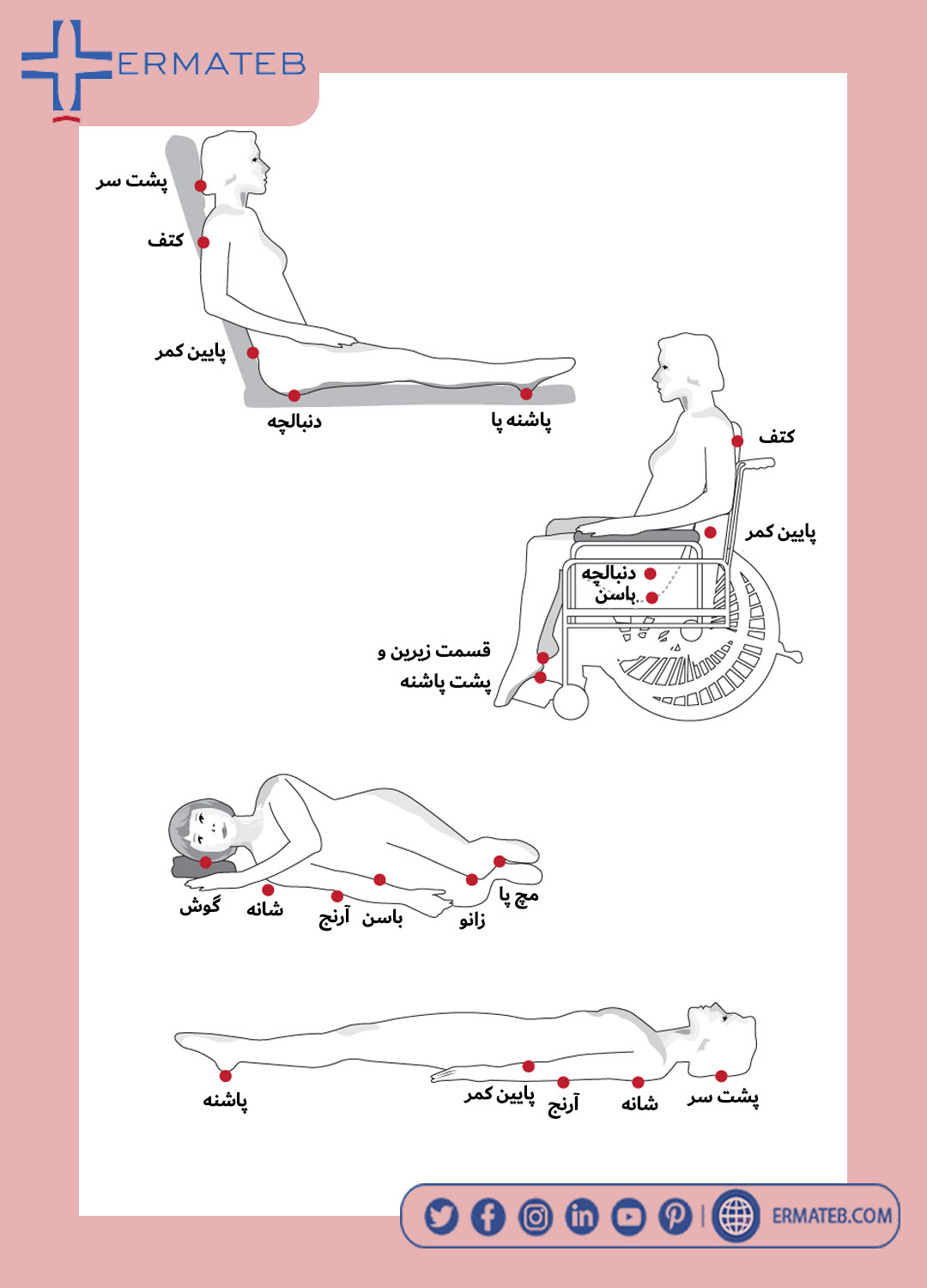
نقاطی از بدن که ، در حالت خوابیده به پشت تحت فشار بوده ومستعد زخم بستر هستند عبارت است از: پشت سر، شانه ها، آرنج ها، استخوان خاجی، پاشنه پا
نقاطی از بدن که در حالت خوابیده به پهلو تحت فشار بوده و مستعد زخم بستر هستند عبارت است از: گوش ها، شانه ها، استخوان سر ران، قسمت بیرونی زانوها و بین زانوها، قوزک بیرونی و قوزک داخلی پا
نقاطی از بدن که در حالت نشسته تحت فشار بوده و مستعد زخم بستر هستند عبارت است از: پس سر، شانه ها، استخوان خاجی، باسن، پاشنه پا
افرادی که از ویلچر استفاده میکنند؛ معمولا در قسمتهای زیر دچار زخم بستر میشوند:
فشار طولانی مدت: در بیشتر موارد، این فشار ناشی از نیروی استخوان به یک سطح است، مانند زمانی که بیمار برای مدت طولانی در وضعیت نشسته یا خوابیده باقی می ماند. وقتی این فشار از فشار مویرگ بافتی بیشتر شود، بافت های اطراف را از اکسیژن محروم می کند و در صورت عدم درمان می تواند منجر به نکروز بافت شود. علاوه بر این، رطوبت ناشی از بی اختیاری، تعریق یا ترشح می تواند ضریب اصطکاک بین پوست و سطح را افزایش دهد و آن را بیشتر در معرض آسیب اصطکاک قرار دهد. افزایش رطوبت همچنین میتواند پیوندهای بین سلولهای اپیتلیال را تضعیف کند و در نتیجه باعث خیساندن پوست میشود که همچنین پوست را در برابر فشار، برش و آسیب اصطکاک مستعدتر میکند. دلایلی که احتمال ابتلا به زخم بستر را افزایش میدهد عبارت است از:

هر مرحله از زخم پوستی علائم متفاوتی دارد. بسته به مرحله، ممکن است یکی از علائم زیر را داشته باشید:
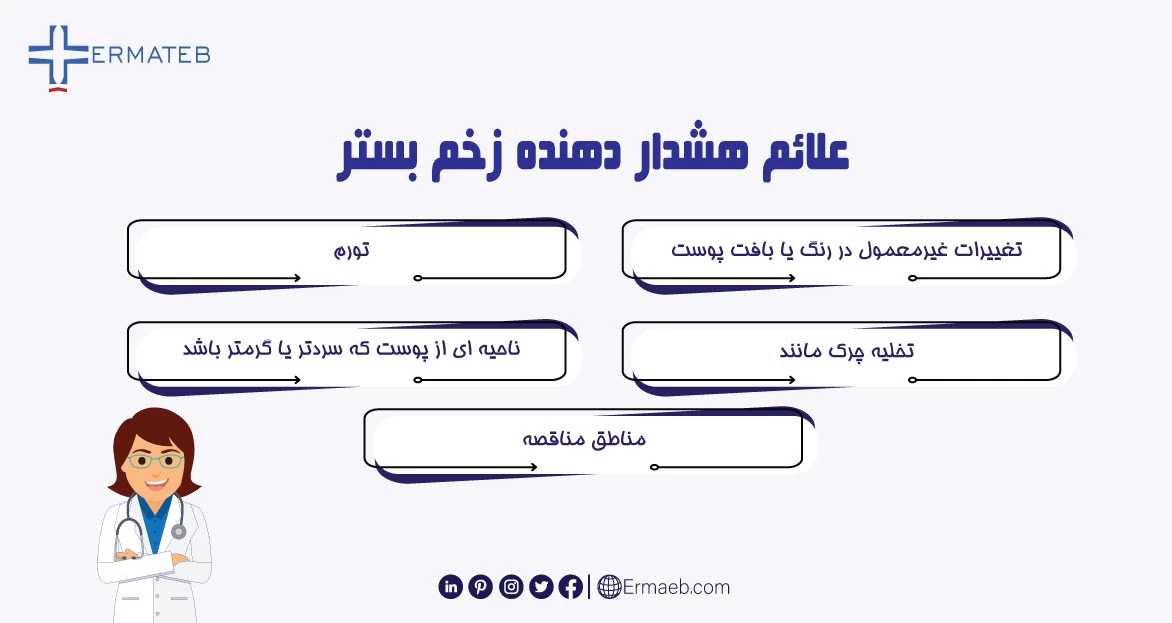
زخم بستر نیز ممکن است عفونی باشد. علائم زخم بستر عفونی عبارت است از:
پزشک شما ممکن است شما را به یک تیم مراقبت از زخم متشکل از پزشکان، متخصصان و پرستاران با تجربه در درمان زخم بستر ارجاع دهد. این تیم ممکن است زخم شما را بر اساس عوامل مختلفی ارزیابی کند، از جمله:
متخصص مراقبت های بهداشتی شما ممکن است نمونه برداری از مایعات و بافت زخم پوست شما را بگیرد و آن را برای آزمایش به آزمایشگاه بفرستد.
اقدامات احتیاطی می توانند در به حداقل رساندن خطر ایجاد زخم بستر در بیماران در معرض خطر و به حداقل رساندن عوارض در بیمارانی که قبلاً علائم را نشان داده اند، کمک کند. بیمار باید با توجه به سطح فعالیت، تحرک و توانایی فرد به طور مستقل تغییر موقعیت دهد. برخی از بیماران ممکن است بسته به سطح بیماری نیاز به جابجایی بیشتر یا کمتر مکرر داشته باشند. استراتژی های پیشگیرانه زیر می تواند به کاهش خطر ابتلا و جلوگیری از زخم بستر کمک کند. روشهای پیشگیری از زخم بستر شامل موارد زیر است:

مجموعه سلامتی ارماطب با دارا بودن تیمی از پرستاران با مهارت و با تجربه تمام تلاش خود را در راستای رفع نیاز های شما به بهترین شکل ممکن می کند. بنابراین در صورت نیاز به مشاوره و اطلاعات بیشتر درباره زخم بستر و پرستاری بیمار زخم بستر در منزل می توانید از طریق راه های درج شده در سایت با کارشناسان ما تماس بگیرید و از مشاوره رایگان بهره مند شوید.
زخم بستر را چگونه درمان کنیم؟ این درمان شامل تغییر مرتب وضعیت بدن، استفاده از تشکهای مخصوص برای کاهش فشار و پانسمان برای کمک به بهبود زخم است. گاهی اوقات ممکن است نیاز به جراحی نیز باشد.
1. کاهش فشار
اولین قدم در درمان زخم بستر، کاهش فشار و اصطکاک ناشی از آن است. راههای کاهش فشارعبارتند از:
1-1. تغییر موقعیت. حرکت و تغییر مرتب موقعیت به کاهش فشار روی زخم هایی که قبلا ایجاد شده اند کمک می کند. همچنین به جلوگیری از ایجاد زخم فشاری کمک می کند. پس از اینکه تیم مراقبت شما خطر ابتلا به زخم فشاری را ارزیابی کرد، یک جدول زمانی برای تغییر موقعیت ایجاد خواهد کرد. این نشان میدهد که هر چند وقت یکبار باید حرکت کنید یا اگر خودتان قادر به انجام این کار نیستید، جابهجا شوید. برای برخی افراد، این ممکن است هر 15 دقیقه یک بار باشد. برخی دیگر ممکن است تنها یک بار در هر 2 تا 4 ساعت نیاز به جابجایی داشته باشند. همچنین ممکن است به شما آموزش و مشاوره در موارد زیر داده شود:
1-2. استفاده از سطوح نگهدارنده. از تشک، تخت و بالشتک های مخصوص که به شما کمک می کند بنشینید یا دراز بکشید به گونه ای که از پوست آسیب پذیر محافظت کند.
2. تمیز کردن و پانسمان زخم ها
مراقبت از زخم فشاری بستگی به عمق زخم دارد. پانسمان های طراحی شده ویژه را می توان برای محافظت از زخم های فشاری و تسریع روند بهبود استفاده کرد. پانسمان های آلژینات که از جلبک دریایی ساخته شده اند، حاوی سدیم و کلسیم هستند که برای تسریع روند بهبودی استفاده میشوند. پانسمان هیدروکلوئید، حاوی ژلی است که رشد سلول های جدید پوست را در زخم تحریک می کند و در عین حال پوست سالم اطراف را خشک نگه می دارد. انواع پانسمان های دیگر: مانند فوم ها، الیاف هیدروفیبر، ژل ها و پانسمان های ضد میکروبی (آنتی بیوتیک) نیز ممکن است برای درمان زخم بستر استفاده شوند. استفاده از پانسمان گازی برای پیشگیری یا درمان زخم فشاری توصیه نمی شود.
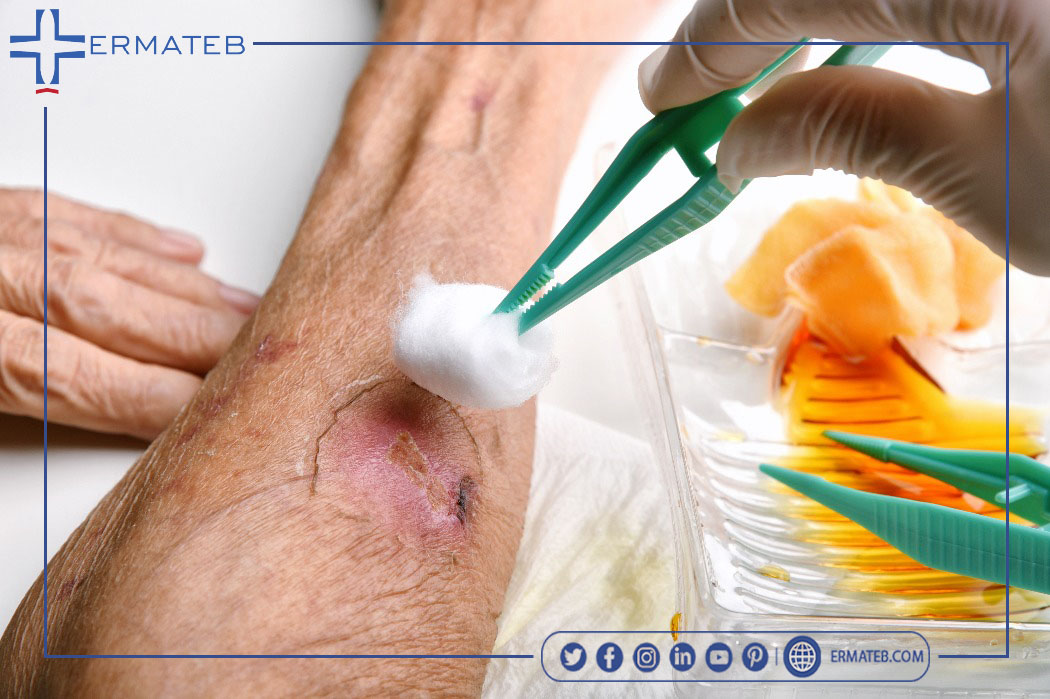
به طور کلی، تمیز کردن و پانسمان زخم شامل موارد زیر است:
2-1. تمیز کردن. اگر پوست آسیب دیده شکسته نشده است، آن را با یک پاک کننده ملایم بشویید و خشک کنید. هر بار که پانسمان را تعویض میکنید، زخمهای باز را با آب یا محلول آب نمک (سالین) تمیز کنید.
2-2. گذاشتن بانداژ. بانداژ با مرطوب نگه داشتن زخم باعث تسریع بهبودی می شود. همچنین سدی در برابر عفونت ایجاد می کند و پوست اطراف آن را خشک نگه می دارد. انتخاب باند شامل گاز، ژل، فوم و پوشش های درمان شده است. برای درمان زخم ممکن است به ترکیبی از پانسمان نیاز داشته باشید.
3. کرم ها و پمادها
پمادها و کرم های درمانی زخم بستر با داشتن ترکیبات باکتریواستاتیک، نقش مهمی در پیشگیری و کنترل عفونت زخم بستر دارند. یکی از بهترین پماد ها برای درمان زخم بستر، پماد کامفیل است که به بازسازی بافت های آسیب دیده کمک کرده و تقسیم سلول ها را سرعت می بخشد. کرم ها و پمادهای ضد عفونی کننده یا ضد میکروبی (آنتی بیوتیک) موضعی معمولاً برای درمان زخم فشاری توصیه نمی شوند اما ممکن است برای محافظت از پوست آسیب دیده یا تحریک شده در اثر بی اختیاری به این کرم ها نیاز باشد.
4. آنتی بیوتیک ها
استفاده از آنتی بیوتیک ها برای درمان زخم عفونی در منزل لازم است، مانند:

5. برداشتن بافت آسیب دیده (دبریدمان)
برای بهبودی مناسب، زخم ها باید عاری از بافت آسیب دیده، مرده یا عفونی باشند. پزشک یا پرستار ممکن است بافت آسیب دیده (دبرید) را با شستن ملایم زخم با آب یا بریدن بافت آسیب دیده جدا کند. گاهی اوقات ممکن است لازم باشد بافت مرده زخم فشاری برای کمک به بهبودی برداشته شود. این به عنوان دبریدمان شناخته می شود. اگر مقدار کمی از بافت مرده وجود داشته باشد، ممکن است با استفاده از پانسمانهای طراحی شده مخصوص برداشته شود. مقادیر بیشتری از بافت مرده را می توان با استفاده از:
برای بی حس کردن ناحیه اطراف زخم باید از یک بی حس کننده موضعی استفاده کرد تا دبریدمان (اگر با پانسمان درمان نشود) برای شما درد ایجاد نکند.
6. داروهایی برای کنترل درد: داروهای ضد التهابی غیراستروئیدی مانند ایبوپروفن و ناپروکسن سدیم ممکن است درد را کاهش دهند. اینها می توانند قبل یا بعد از جابجایی و در مراقبت از زخم بسیار مفید باشند. داروهای ضد درد موضعی نیز می توانند در طول مراقبت از زخم مفید باشند.
7. رژیم غذایی سالم: تغذیه خوب باعث بهبود زخم می شود. خوردن یک رژیم غذایی سالم و متعادل که حاوی پروتئین کافی و انواع خوبی از ویتامین ها و مواد معدنی باشد می تواند روند بهبودی را تسریع کند. همچنین نوشیدن مقدار زیادی مایعات برای جلوگیری از کم آبی بدن بسیار مهم است، زیرا کم آبی می تواند روند بهبودی را کندتر کند. اگر رژیم غذایی شما مناسب نیست، ممکن است لازم باشد به یک متخصص تغذیه مراجعه کنید. آنها می توانند یک برنامه غذایی مناسب برای شما تهیه کنند.

8. عمل جراحی زخم بستر
زخم های فشاری شدید ممکن است به خودی خود بهبود پیدا نکنند. در این صورت ممکن است برای بستن زخم، تسریع بهبود و به حداقل رساندن خطر عفونت به جراحی نیاز باشد. درمان جراحی شامل مراحل زیر است:
جراحی زخم بستر می تواند چالش برانگیز باشد، به خصوص به این دلیل که اکثر افرادی که این روش را انجام می دهند در حال حاضر در وضعیت سلامتی ضعیفی هستند.
در مراحل 3 و 4 زخم بستر ممکن است نیاز به جراحی باشد و باید در این زمینه با پزشک خود صحبت کنید. در طی جراحی، زخم برای برداشتن هر گونه بافت مرده یا عفونی که گاهی شامل برداشتن مقداری استخوان نیز می شود، تمیز می شود. این فرآیند زخم بزرگ تری ایجاد می کند، اما بافت باقی مانده سالم است و احتمال ترمیم آن بیشتر است.
درمان ترمیمی اغلب به یکی از دو روش با استفاده از بخشی از پوست و بافت سالم به نام "فلپ" انجام می شود. یک فلپ از پوست و بافت سالم نزدیک زخم تا حدی جدا شده و روی زخم کشیده می شود. این اجازه می دهد تا بخشی از فلپ به رگ های خونی متصل به پوست و بافت سالم متصل بماند. این منبع خون به تغذیه پوست و بافت کشیده شده روی زخم کمک می کند.
مرحله 3
این زخم ها از لایه دوم پوست به بافت چربی رفته اند. در این مرحله زخم شبیه یک دهانه است و بوی بدی دارد. در مرحله سوم، زخم فشاری ممکن است عفونت و علائم دیگری مانند: لبه های قرمز، چرک، بو، گرما و یا زهکشی داشته باشد. اگر زخم از بین رفته باشد، بافت داخل یا اطراف آن سیاه است. زخم بستر مرحله 3 به مراقبت بیشتری نیاز دارد. با پزشک خود صحبت کنید. آنها ممکن است هر گونه بافت مرده را بردارند و برای مبارزه با عفونت آنتی بیوتیک تجویز کنند. همچنین ممکن است بتوانید از طریق بیمه خود تخت یا تشک مخصوص تهیه کنید. زخم فشاری مرحله 3 حداقل یک ماه تا چهار ماه طول میکشد تا کامل بهبود یابد.
مرحله 4
عمیقترین زخم بستر، زخم بستر مرحله 4 است که ممکن است بر عضلات و رباطهای شما نیز اثر بگذارد. بهبودی زخم فشاری ممکن است سه ماه یا بیشتر طول بکشد و نیاز به توجه فوری دارد.
خطرات بعد از جراحی زخم بستر
خطرات بعد از جراحی عبارتند از:
از جراح خود در مورد مزایا و خطرات جراحی در صورت توصیه به شما سوال کنید. زخم بستر های شدید ممکن است به خودی خود بهبود پیدا نکنند. در این صورت ممکن است برای بستن زخم، تسریع بهبود و به حداقل رساندن خطر عفونت به جراحی نیاز باشد. یکی از روش های ترمیم جراحی این است که از یک پد ماهیچه، پوست یا سایر بافت ها برای پوشاندن زخم و بالشتک کردن استخوان آسیب دیده استفاده کنید (جراحی فلپ).

9. برداشتن بافت آسیب دیده (دبریدمان)
گاهی اوقات ممکن است لازم باشد بافت مرده زخم بستر برای کمک به بهبودی برداشته شود. این اتفاق به عنوان دبریدمان شناخته می شود. اگر مقدار کمی از بافت مرده وجود داشته باشد، ممکن است با استفاده از پانسمانهای طراحی شده مخصوص برداشته شود.
11- تشک و کوسن
اگر در معرض خطر ابتلا به زخم فشاری یا زخم جزئی هستید، تیم مراقبت شما یک فوم استاتیک خاص یا تشک پویا را توصیه می کند. اگر زخم جدیتری دارید، به یک تشک یا سیستم تخت پیچیدهتر نیاز دارید، مانند تشک متصل به پمپی که جریان ثابتی از هوا را به تشک میرساند. هم چنین طیف وسیعی از بالشتک های فوم یا توزیع مجدد فشار موجود است. از مراقب خود در مورد مناسب ترین انواع برای شما بپرسید.
12- پانسمان
پانسمان های طراحی شده ویژه را می توان برای محافظت از زخم های فشاری و تسریع روند بهبود استفاده کرد. این شامل:
از پزشک خود بپرسید که از کدام نوع پانسمان برای مدیریت زخم فشاری شما استفاده می کند.
عوارض زخم فشاری که برخی از آنها تهدید کننده زندگی هستند؛ عبارتند از:
چنانچه علائم هشداردهنده زخم بستر را مشاهده کردید؛ موقعیت خود را تغییر دهید تا فشار روی آن ناحیه کاهش یابد. اگر پس از گذشت 24 تا 48 ساعت هنوز علائم وجود داشت؛ حتما با پزشک خود تماس بگیرید. در صورت بروز علائم مانند: عفونت، مانند تب، ترشح از زخم، زخمی که بوی بد می دهد، تغییر رنگ پوست، گرما یا تورم در اطراف زخم، فوراً به دنبال مراقبت های پزشکی باشید.
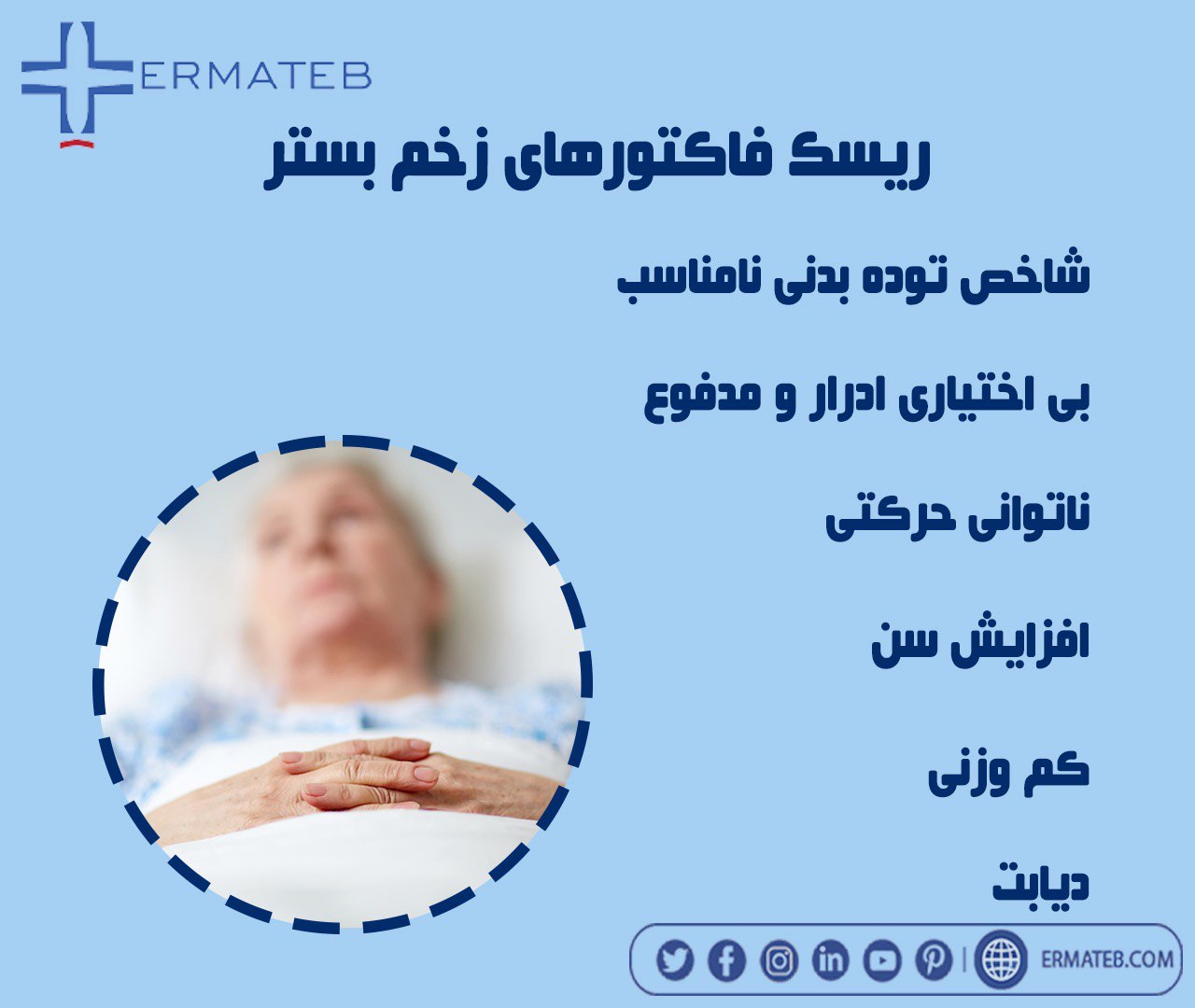
افرادی که شرایط زیر را دارند مستعد زخم بستر هستند:
مجموعه سلامتی ارماطب با دارا بودن تیمی از پرستاران با مهارت و با تجربه تمام تلاش خود را در راستای رفع نیاز های شما به بهترین شکل ممکن می کند. بنابراین در صورت نیاز به مشاوره و اطلاعات بیشتر درباره زخم بستر و درمان زخم بستر درجه 1 یا زخم بستر های شدید، می توانید از طریق راه های درج شده در سایت با کارشناسان ما تماس بگیرید.